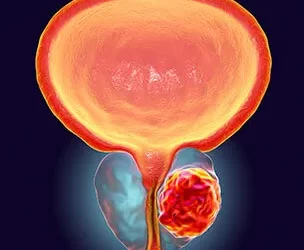
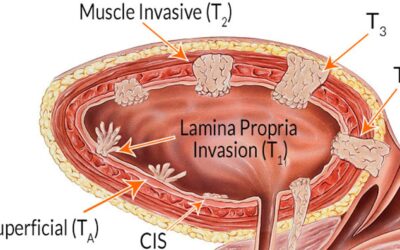
ΔΙΗΘΗΤΙΚΟΣ ΚΑΡΚΙΝΟΣ ΟΥΡΟΔΟΧΟΥ ΚΥΣΤΗΣ
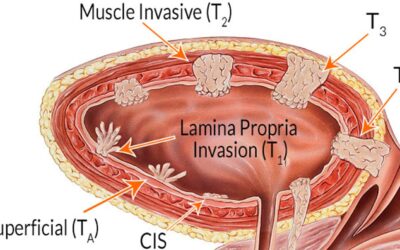
Ευτυχώς, η πλειονότητα των περιστατικών καρκίνων της ουροδόχου κύστης αποτελούν τα θηλώματα, που είναι επιφανειακοί καρκίνοι.
Η θεραπεία τους συνίσταται στην διαμέσου της ουρήθρας ενδοσκοπική αφαίρεσή τους. Ανάλογα με το μέγεθος, τον αριθμό τους και το βαθμό κακοήθειας ή στάδιο (pTa ή pT1), ακολουθεί η πραγματοποίηση ενδοκυστικών εγχύσεων με φάρμακο, το οποίο αναχαιτίζει την επανεμφάνισή τους ή την εξέλιξή τους.
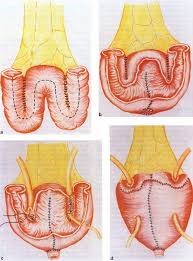
Δημιουργία νέας κύστης από έντερο
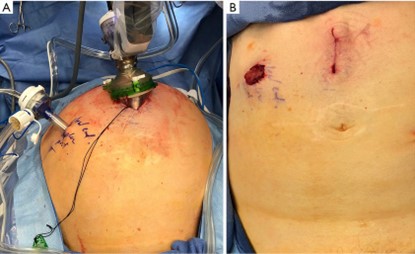
Στομία στο δέρμα
Αν στην αρχική διουρηθρική αφαίρεση του όγκου κύστης η ιστολογική διάγνωση αναδείξει διηθητικό καρκίνωμα (διήθηση και του μυός της κύστης), η αντιμετώπιση είναι διαφορετική, πιο επιθετική και η πρόγνωση πιο πτωχή.
Η κλασική θεραπεία για τον τοπικά περιορισμένο διηθητικό καρκίνο της ουροδόχου κύστης αποτελεί η ριζική κυστεκτομή και ο πυελικός λεμφαδενικός καθαρισμός. Αυτή η θεραπευτική προσέγγιση απαλάσσει συχνά τον ασθενή από τη νόσο, όταν αυτή περιορίζεται μέσα στο όργανο και δεν υπάρχει επινέμηση των λεμφαδένων.
Στον άνδρα η κύστη αφαιρείται μαζί με τον προστάτη και στη γυναίκα συνήθως μαζί με τη μήτρα και ωοθήκες. Και στα 2 φύλα περιλαμβάνεται και η εκτεταμένη ταυτόχρονη εξαίρεση των λεμφαδένων της πυέλου (λεκάνης).
Αποτελέσματά από 1054 ασθενείς με ριζική κυστεκτομή ανέφεραν ποσοστά δεκαετούς ελεύθερης νόσου και συνολικής επιβίωσης 66% και 43% για όλους τους ασθενείς, αντίστοιχα.
Η επίπτωση υποτροπών της νόσου σχετίζεται με το φύλο, το παθολογοανατομικό στάδιο, τη λεμφαδενική μετάσταση, τη λεμφαδενική διήθηση, όπως και την αγγειακή διήθηση. Η παρουσία θετικών λεμφαδένων αποδείχτηκε ένας ιδιαίτερα πτωχός προγνωστικός παράγοντας, με ποσοστά δεκαετούς ελεύθερης νόσου επιβίωσης 75% για όλους τους ασθενείς με αρνητικούς λεμφαδένες σε σύγκριση με μόλις 34% σε ασθενείς με λεμφαδενική διασπορά. Σημαντικό να αναφερθεί πως πριν την κυστεκτομή απαραίτητα θα πρέπει να λάβουν χώρα κύκλοι χημειοθεραπείας, ώστε να επιτευχθεί συρρίκνωση του όγκου, κάτι που βελτιώνει την πρόγνωση μετά το χειρουργείο.
Η επιβίωση μετά την κυστεκτομή έχει συσχετιστεί με τον αριθμό των εξεταζόμενων λεμφαδένων, όπως επίσης και με τον αριθμό των θετικών λεμφαδένων, υποθέτοντας ότι η ποιότητα και η έκταση της λεμφαδενεκτομής είναι υψηλού ενδιαφέροντος και έχει επίπτωση στο θεραπευτικό αποτέλεσμα. Αυτή η άποψη οδήγησε στην ιδέα της λεμφαδενικής πυκνότητας, ή της αναλογίας (ratio) (αριθμός θετικών λεμφαδένων προς τον ολικό αριθμό των αφαιρεθέντων λεμφαδένων). Πρόσφατες μελέτες έδειξαν ότι η επιβίωση βελτιώνεται σημαντικά όταν λιγότεροι από 20% των λεμφαδένων είναι θετικοί. Το συμπέρασμα αυτό μπορεί να αποδειχθεί χρήσιμο στην περαιτέρω εντόπιση ασθενών με υψηλό κίνδυνο για υποτροπή. Η ανάγκη για εκτεταμένη λεμφαδενεκτομή στον καρκίνο της ουροδόχου κύστης είναι επιτακτική και προφανής.
Είναι αλήθεια πως ογκολογικά η ανοικτή κυστεκτομή έχει τα ίδια καλά αποτελέσματα με τη ρομποτική.
Η τελευταία όμως λόγω της ελάχιστης παρέμβασης υπερτερεί:
Α. στην απώλεια αίματος,
Β. στη μείωση του εγχειρητικού τραύματος,
Γ. στην κατάχρηση των αναλγητικών,
Δ. στην κινητοποίηση των ασθενών και έξοδο από το νοσοκομείο, όπως και
Ε. στην πιθανότητα μετεγχειρητικών κηλών λόγω έλλειψης τομής.
Επίσης, η ρομποτική με περίσσεια ακρίβειας και πολύ πιο περιορισμένων χειρισμών αποκαθιστά την εκτροπή των ούρων είτε με δημιουργία νέας κύστης από έντερο, είτε με στομία στο δέρμα.
Εδώ και πολλά χρόνια στο Κέντρο Ελάχιστα Επεμβατικής Ουρολογίας του Ιατρικού Αθηνών, έχουν πραγματοποιηθεί πληθώρα ρομποτικών ριζικών κυστεκτομών με εκτροπή ούρων με εξαιρετικά και ογκολογικά αλλά και λειτουργικά αποτελέσματα (εγκράτεια και ακόμα διατήρηση στυτικής λειτουργίας στους άνδρες).
Επειδή θεωρείται δε κέντρο αναφοράς, έχουν πραγματοποιηθεί και κυστεκτομές διάσωσης μετά από αποτυχημένη ακτινοθεραπεία, εξαιρετικά δύσκολη επέμβαση λόγω των ινώσεων που προκαλεί η ακτινοβολία.
Αν ο ασθενής δεν είναι υποψήφιος για ριζική κυστεκτομή λόγω άλλης νοσηρότητας ή προχωρημένης ηλικίας, τότε ακολουθείται συνδυασμός ακτινοθεραπείας μαζί με χημειοθεραπεία, αλλά με πτωχότερα αποτελέσματα αναφορικά στην πρόγνωση.
Γεώργιος Ν. Κυριάκου, MD, PhD, FEBU
Διευθυντής Κέντρου Ελάχιστα Επεμβατικής Ουρολογίας, Ιατρικό Αθηνών
Έμμισθο Διδακτικό Μέλος Ιατρικής Σχολής Στρασβούργου, IRCAD/EITS
Διαβάστε Ακόμη
Διηθητικός καρκίνος ουροδόχου κύστης
Ευτυχώς, η πλειονότητα των περιστατικών καρκίνων της ουροδόχου κύστης αποτελούν τα θηλώματα, που είναι επιφανειακοί...
Ρομποτική ριζική νεφρεκτομή με ταυτόχρονη αφαίρεση καρκινικού θρόμβου
Ρομποτική ριζική νεφρεκτομή με ταυτόχρονη αφαίρεση καρκινικού θρόμβου από την νεφρική ή/και κάτω κοίλη φλέβα. Εξέλιξη...
Ρομποτική διόρθωση της γυναικείας πρόπτωσης
Η ρομποτική διόρθωση της γυναικείας πρόπτωσης αποτελεί μια χειρουργική επέμβαση που χρησιμοποιείται για την...
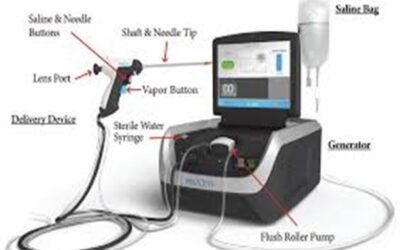
Mέθοδος της Rezum προστατεκτομής
Μέσα σε μέρες έως και λίγες εβδομάδες επιτελείται «συρρίκνωση» του προστατικού ιστού και απελευθέρωση της ουρήθρας που...
Υβριδική τεχνική στη χειρουργική αντιμετώπιση του καρκίνου του προστάτη
Εξελίξεις στη χειρουργική αντιμετώπιση του καρκίνου του προστάτη:Υβριδική τεχνική για τη διατήρηση της εγκράτειας, της...
Ρομποτική προστατεκτομή με σύστημα Da Vinci
Η ρομποτική αφαίρεση του προστάτη, γνωστή και ως ρομποτική προσ�...
Διηθητικός καρκίνος ουροδόχου κύστης
Ευτυχώς, η πλειονότητα των περιστατικών καρκίνων της ουροδόχου κύστης αποτελούν τα θηλώματα, που είναι επιφανειακοί...
Εξελίξεις στη χειρουργική αντιμετώπιση του καρκίνου του προστάτη
Υβριδική τεχνική για τη διατήρηση της εγκράτειας, της στυτικής �...
Aκόμα ένα σημαντικό βήμα της εστιακής θεραπείας στον καρκίνο του προστάτη με το ρομποτικό σύστημα FocalOne
Aκόμα ένα σημαντικό βήμα της εστιακής θεραπείας στον καρκίνο το�...
Υβριδική τεχνική θεραπείας καρκίνου του προστάτη
Υβριδική τεχνική θεραπείας καρκίνου του προστάτη Εξελίξεις στη χειρουργική αντιμετώπιση του καρκίνου του προστάτη....
Εξαιρετικά αποτελέσματα διατήρησης του νεφρού σε όγκους ακόμη και ευμεγέθεις με τη ρομποτική χειρουργική
Εξαιρετικά αποτελέσματα διατήρησης του νεφρού σε όγκους ακόμη και ευμεγέθεις με τη ρομποτική χειρουργική. Ο καρκίνος ή...
Διηθητικός Καρκίνος Ουροδόχου Κύστης και Ρομποτική Χειρουργική
Διηθητικός καρκίνος ουροδόχου κύστης και θηλώματα: Ποια η διαφορά; τα θηλώματα, τα οποία αποτελούν επιφανειακά...